Начните с этой страницы! Здесь собрана важная информация для пациентов в стадии наблюдения.
Возможные формулировки диагноза:
В-клеточный хронический лимфоцитарный лейкоз; хронический лимфолейкоз; ХЛЛ; лимфома из малых лимфоцитов; ЛМЛ.
Код заболевания по МКБ-10: C91.1
Шаг 1. Диагностика
Классификация опухолей гемопоэтической и лимфоидной тканей ВОЗ (5-е издание, 2022 год) определяет ХЛЛ как лейкемическую фазу лимфомы из малых лимфоцитов, с одинаковой морфологией и иммунофенотипом клональных В-лимфоцитов.
Диагноз ХЛЛ устанавливают при выявлении абсолютного количества В-лимфоцитов периферической крови более 5 x 10⁹/л при условии, что такой лимфоцитоз сохраняется более 3-х месяцев.
На диагноз ЛМЛ указывает поражение лимфатических узлов и селезёнки, но содержание клональных В-клеток в крови при этом менее или равно 5 × 10⁹/л, а также отсутствуют морфологические признаки поражения костного мозга.
Клональность В-лимфоцитов должна быть подтверждена с помощью иммунофенотипирования (ИФТ) при ХЛЛ и иммуногистохимии (ИГХ) при ЛМЛ.
Для диагностики ХЛЛ достаточно выполнить 2 анализа:
1. Общий анализ крови (ОАК) с лейкоцитарной формулой;
2. Иммунофенотипирование лимфоцитов (ИФТ).
Оба этих анализа выполняются по венозной крови. Иногда врач может назначать пункцию костного мозга для ИФТ, но при диагностике ХЛЛ анализ по крови предпочтительней.
Шаг 2. Обследование
После диагностирования ХЛЛ необходимо выполнить еще несколько важных исследований. Они помогут приблизительно определить прогноз и в будущем могут оказывать влияние на выбор препаратов для терапии.
1. Мутационный статус IGHV
Для определения прогноза ХЛЛ и предварительной оценки эффективности ИХТ необходимо выполнить исследование мутационного статуса IGHV. Это важный анализ, от него зависит прогноз ХЛЛ и выбор режимов терапии.
Анализ будет готов через 1-2 месяца и лучше его выполнять заранее.
Мутационный статус IGHV исследуют только один раз, после диагностирования ХЛЛ.
2. b2-микроглобулин
Для определения прогноза ХЛЛ также необходимо исследование b2-микроглобулина в крови. Это важный прогностический показатель.
Высокие уровни b2-микроглобулина, более 3.5 мг/л, коррелируют с большой массой опухоли, с её высокой пролиферативной активностью, с высоким лейкоцитозом крови и поражением костного мозга.
Этот анализ нужно сдавать в дебюте заболевания, а также перед началом терапии и после окончания терапии для оценки её эффективности.
3. Маркеры Гепатита В
Всем пациентам с ХЛЛ/ЛМЛ перед проведением терапии моноклональными антителами к CD20 (Ритуксимаб или Обинутузумаб) с целью уточнения риска и профилактики реактивации вирусного гепатита рекомендуется выполнение исследования на маркеры вируса Гепатита B.
Вероятность того, что вам будет назначена терапия с использованием моноклональных антител к CD20 достаточно высока, поэтому лучше сделать исследования заранее и пройти, при необходимости, вакцинацию.
Вакцинация проводится за 3 этапа, в течение 6 месяцев, по схеме: 0-1-6
(0 – день первой прививки, 1 – через месяц от первой прививки, 6 – через пять месяцев от второй прививки).
Решение о вакцинации следует принимать исходя из результатов исследований на маркеры Гепатита В.
Дальнейший порядок действий, по результатам исследований, указан в таблице:
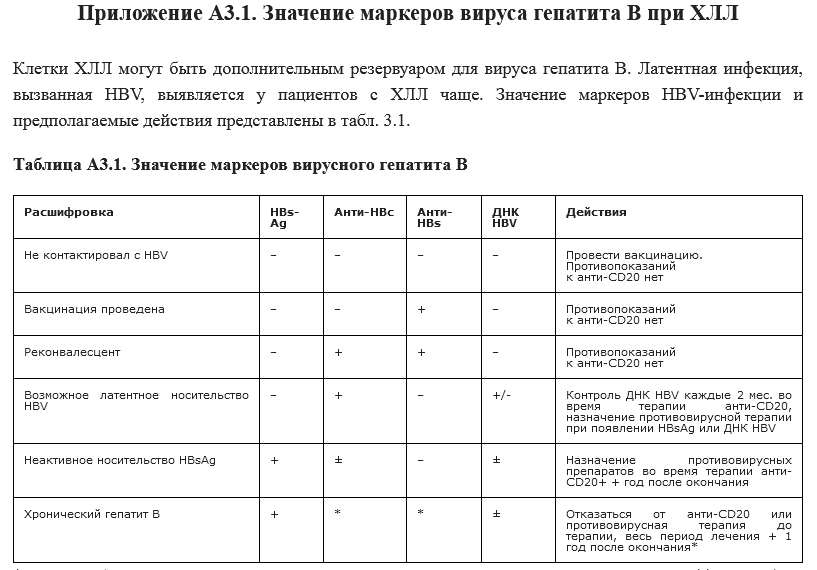
Подробности читайте в Клинических рекомендациях по терапии ХЛЛ (стр. 13 и стр. 40).
Шаг 3. Наблюдение
После диагностирования ХЛЛ/ЛМЛ, при отсутствии показаний к началу лечения, все пациенты находятся в стадии наблюдения.
В ходе многолетних исследований не были выявлены преимущества раннего начала терапии ХЛЛ, поэтому стадия выжидательного наблюдения применяется повсеместно.
При этом, пациенту необходимо периодически контролировать показатели крови, проходить обследования лимфатических узлов, посещать гематолога.
Кроме того, есть некоторые особенности, которые нужно учитывать всем пациентам с диагнозом ХЛЛ.
1. Уровень витамина D
Во многих исследованиях показано, что у пациентов с ХЛЛ, имеющих низкий уровень витамина D, болезнь протекает тяжелее, необходимость в лечении возникает раньше, длительность ремиссии после терапии первой линии короче.
Особенно сильно зависимость от витамина D выражена у пациентов с немутированным статусом IGHV. Достоверно известно, что такие пациенты при недостатке витамина D живут меньше на несколько лет.
• Сделайте анализ на 25-OH витамин D (25-гидроксикальциферол или 25(OH)D).
• Скорректируйте витамин D до нормальных значений (более 30 нг/мл).
• Принимайте витамин D ежедневно постоянно (Аквадетрим или Вигантол).
• Делайте анализ на витамин D ежегодно, не реже 1 раза в год.
• Оптимальный уровень витамина D – 50 … 100 нг/мл.
2. Пневмококковая иммунизация
Всем пациентам с ХЛЛ/ЛМЛ после установления диагноза рекомендуется, при отсутствии противопоказаний, проведение вакцинации для профилактики пневмококковой инфекции.
3. Вакцинация от Гриппа
Всем пациентам с ХЛЛ/ЛМЛ после установления диагноза рекомендуется, при отсутствии противопоказаний, сезонная вакцинация для профилактики гриппа.
Если ранее пациенту проводилась терапия моноклональными антителами к CD20, то вакцинация проводится через 9 месяцев после окончания такой терапии, после восстановления уровня В-лимфоцитов.
4. Показатели крови
• Рекомендуется ОАК с лейкоцитарной формулой и ретикулоциты – 1 раз в месяц.*
• Рекомендуется БХ исследование (в том числе АЛТ, АСТ, СРБ, ЛДГ) – 1 раз в 3 месяца.*
* Ваш лечащий врач может определить другую периодичность сдачи анализов.
5. Внутренние органы и лимфатическе узлы
Всем пациентам с ХЛЛ/ЛМЛ рекомендуется выполнять:
• КТ или УЗИ периферических лимфатических узлов – 1 раз в 6 мес.
• КТ или УЗИ органов брюшной полости и малого таза – 1 раз в 6 мес.
• Рентгенографию органов грудной клетки в 2-х проекциях – 1 раз в год.
6. Наблюдение у гематолога
Пациентам с ХЛЛ/ЛМЛ на протяжении всей жизни рекомендуется диспансерное наблюдение у гематолога (онколога).
Частота наблюдения пациентов с ХЛЛ/ЛМЛ в России законодательно не регламентирована.
В течение 1-го года от постановки диагноза или после завершения лечения пациент должен наблюдаться у гематолога не реже 1 раза в 3 мес.
Далее частота наблюдения устанавливается гематологом индивидуально в зависимости от общего состояния и самочувствия пациента, но не реже 1 раза в год.
Пациентам, у которых проводилась/проводится терапия ХЛЛ/ЛМЛ, рекомендуется проведение регулярных плановых скрининговых обследований из-за повышенного риска развития вторых опухолей.
Шаг 4. До терапии
При появлении одного или нескольких показаний к началу терапии ХЛЛ, до начала самой терапии, необходимо выполнить цитогенетические исследования.
Эти исследования являются важными и влияют на назначение того или иного режима терапии. Заранее проводить эти исследования не рекомендовано.
1. Строго обязательно
• FISH-исследование на делецию 17p13;
• Исследование на мутации в гене ТР53 (экзоны 2 – 11, секвенированием по Сэнгеру).
При наличии поломок 17р/ТР53 – иммунохимиотерапия (FCR, BR) не эффективна.
Всем пациентам с наличием поломок 17p/TP53 рекомендуется таргетная терапия.
Исследования 17р/ТР53 нужно проводить перед началом каждой линии терапии.
2. Очень желательно
• Стандартное кариотипирование для исключения комплексного кариотипа, т.е. наличия 3-х и более цитогенетических поломок. Подробности в этом видео.
Пациентам с наличием комплексного кариотипа рекомендуется таргетная терапия.
Молодым пациентам после 1-й линии терапии, находящимся в ремиссии, может быть рекомендована ТГСК в качестве консолидации.
Исследование на комплексный кариотип, при наличии возможности, желательно проводить перед каждой линией терапии.
3. Рекомендовано
При наличии возможности, рекомендовано всем пациентам выполнять цитогенетическое исследование на поломки:
• Делеция 11q22-23 (АТМ);
• Трисомия 12 хромосомы;
• Делеция 13q14 (DLEU) и (LAMP).
Эти исследования, как и анализ на делецию 17р13, выполняются методом FISH. Часто их делают в комплексе, при этом используется т.н. “полная панель FISH на ХЛЛ“, которая может дополнительно включать зонды к другим мутациям.
Шаг 5. Терапия ХЛЛ
Терапия ХЛЛ/ЛМЛ начинается только при наличии одного или нескольких показаний к началу терапии ХЛЛ, в соответствии с критериями IWCLL 2018.
Наличие цитогенетических поломок не является показанием для начала лечения.
Терапия назначается и проводится в соответствии с действующими Клиническими рекомендациями (в каждой стране свои КР).
Для выбора подходящего режима терапии, врач всесторонне оценивает: возраст пациента, состояние пациента и наличие сопутствующих заболеваний, наличие факторов неблагоприятного прогноза, наличие цитогенентических поломок и мутационного статуса IGHV. Все эти параметры влияют на выбор препаратов и, в итоге, на эффективность терапии.
Более подробно ознакомиться с рекомендованными режимами терапии хронического лимфолейкоза вы сможете в статье Терапия ХЛЛ. Первая линия.
При подготовке этой статьи использованы материалы:
1. Клинические рекомендации “Хронический лимфоцитарный лейкоз / лимфома из малых лимфоцитов”, ID:134. Минздрав РФ, Москва, 2020 год.
2. “Характеристика кариотипа иммуностимулированных В-лимфоцитов больных ХЛЛ”. Кислицына М.А., ФГБУ “НМИЦ Гематологии” Минздрава РФ, Москва, 2021 год.
3. Брошюра “Руководство для пациента с ХЛЛ”. Никитин Е.А., Москва, 2022 год.
