Первые данные о ХЛЛ относятся к 1856 году, когда знаменитый немецкий патолог R.Virchow впервые связал лимфоцитоз крови с увеличением лимфатических узлов и селезенки, употребив для новой болезни термин «лимфатическая лейкемия». В 1903 году W.Turk подробно описал клинические проявления ХЛЛ: картину крови и поражения лимфатических узлов. Он отметил те черты, которые отличали ХЛЛ от других лимфопролиферативных заболеваний, объединенных автором под термином «лимфоматоз».

В то время отсутствовали диагностические возможности, позволяющие надежно отличать ХЛЛ от других лимфопролиферативных заболеваний с поражением костного мозга и лимфоцитозом крови. Несмотря на это, W.Osler в 1909 году в своей работе о лейкемиях указал частоту ХЛЛ среди других лейкемий (22%) и продолжительность заболевания (от 3 до 11 лет), очень близкие к современным данным.
В начале ХХ века русский гистолог профессор А.А. Максимов предложил и аргументировано обосновал унитарную теорию кроветворения. Он полагал, что все клетки крови, а также некоторые клетки соединительной ткани развиваются из единой родоначальной, стволовой клетки, которую он назвал индифферентной мезенхимной лимфоцитоподобной клеткой. Данная теория являлась теоретической базой для дальнейшего развития понятий о клональности гемобластозов.
Попытки активного лечения ХЛЛ относятся к 1970-м годам. Терапия была основана на применении алкилирующего препарата Хлорамбуцил (Лейкеран) или его сочетания с глюкокортикоидными гормонами, позже применялись комбинированные режимы (CHOP, CVP). Эта терапия не меняла естественного течения заболевания и в дальнейшем стало очевидным, что большинство пациентов, особенно молодого возраста, погибают от осложнений, связанных именно с наличием у них ХЛЛ.
Первым препаратом, позволившим несколько увеличить частоту и продолжительность клинико-гематологических ремиссий, оказался пуриновый аналог Флударабин. Несколько крупных рандомизированных исследований в начале 2000-х гг. подтвердили большую эффективность терапии флударабином по сравнению с хлорамбуцилом, однако увеличения общей выживаемости у данных пациентов не отмечалось.
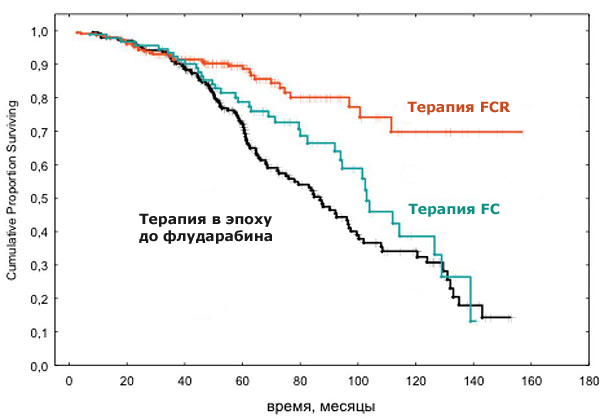
Сочетание флударабина и циклофосфамида (режим FC) вызывало увеличение частоты достижения полных ремиссий (ПР) и выживаемости без прогрессирования (ВБП), что привело к широкому применению режима FC в первой линии терапии. Но ни в одном из исследований также не было отмечено увеличения общей выживаемости (ОВ) пациентов. Смотри калькулятор прогноза ОВ при ХЛЛ.
Дальнейшим этапом в терапии ХЛЛ стало появление таргетных препаратов. Одним из них является химерное моноклональное антитело к CD20 – Ритуксимаб. Этот препарат, ввиду его преимущественного воздействия на гемопоэтические клетки, не приводит к существенному увеличению негематологической токсичности терапии, в то же время, повышая ее эффективность.
Комбинация трех препаратов флударабин, циклофосфамид и ритуксимаб (режим FCR) впервые позволила продлить жизнь пациентам с ХЛЛ.
В последнее время в клиническую практику активно внедряются новейшие таргетные препараты (Обинутузумаб, Ибрутиниб, Акалабрутиниб, Занубрутиниб, Венетоклакс), призванные улучшить процесс лечения ХЛЛ и увеличить общую выживаемость пациентов. А также передовые методики терапии, такие как ТГСК (трансплантация гемопоэтических стволовых клеток) от родственных и неродственных доноров и CAR-T клеточная терапия.
При подготовке этой статьи использованы материалы:
1. “Практическое пособие для врачей. ХЛЛ: клиника, диагностика, лечение”. Кравченко Д.В. и Свирновский А.И., ГУ «РНПЦ РМ и ЭЧ», РБ, Гомель, 2017 г.
2. “Дифференцированная терапия хронического лимфолейкоза”. Диссертация на соискание ученой степени доктора медицинских наук. Никитин Е.А., ФГБУ ГНЦ Минздрава РФ, Москва, 2014 г.
